
▲ 보라매병원 권형민교수
What is the optimal anticoagulation
strategy to prevent stroke in fragile AF patients?
연자 : 보라매병원 권형민 교수
취약한(fragile) 심방세동 환자에서 뇌졸중 예방을 위해 어떤 전략을 가지고 치료해야 하는지 살펴보고자 한다.
Epidemiology
of atrial fibrillation
잘 알려져 있듯이 심방세동
환자의 수는 전 세계적으로 증가하는 추세이며, 한국도 예외는 아니다.
특히 이러한 심방세동 환자의 증가 추세는 60세 이상에서 두드러지며, 75세 또는 80세 이상의 고령 환자에서도 점차적으로 증가하는 양상을
보이고 있다.
Anticoagulation
in atrial fibrillation
심방세동 환자에서의 항응고
요법은 warfarin부터 시작되었고, 미국 대통령인 Dwight Eisenhower의 심근경색 증상 완화를 위해 처음으로 의학적 사용이 이루어지게 되었다. 이후 warfarin의 기전이 밝혀지면서 대중적으로 사용되었고, 10년 전 NOAC이 개발되면서 항응고 요법의 치료 옵션이 확대되었다. NOAC은 초기에 new oral anticoagulant라는 의미로
사용되었으나 개발되어 사용되기 시작한 지 10년이 지났기 때문에 현재는 non-vitamin K antagonist oral anticoagulant 또는 direct oral anticoagulant (DOAC)라는 의미로 사용되고 있다.
NOACs
for prevention of systemic embolism or stroke in patients with NVAF
NOAC은 응고 과정에서 factor Xa 또는 트롬빈을 억제하는 약물로서 사용된다. 2009년
dabigatran의 RE-LY (Randomized
Evaluation of Long-Term Anticoagulation Therapy) 연구를 시작으로 2011년 apixaban의 ARISTOTLE
연구와 AVERROES (Apixaban Versus ASA to Prevent Stroke In
AF Patients Who Have Failed or Are Unsuitable for Vitamin K Antagonist
Treatment) 연구, rivaroxaban의 ROCKET
AF (Rivaroxaban once daily oral direct factor Xa inhibition compared with
vitamin K antagonism for prevention of stroke and embolism trial in atrial
fibrillation) 연구, 2013년 edoxaban의
ENGAGE AF-TIMI 48 연구까지 주요 3상 임상연구를
통해 warfarin 대비 NOAC의 유효성에 비열등성과
안전성을 입증하였고, dabigatran 150 mg BID 투여의 경우 유일하게 뇌졸중 예방에 있어
warfarin 대비 우월성을 보여주었다.
통합분석 결과에서도 NOAC은 warfarin과 비교하여 뇌졸중 감소 효과에 대해서는 비열등성을
입증하였고, 특히 SAH (subarachnoid hemorrhage),
EDH (extradural hemorrhage), ICH (intracranial hemorrhage)를 포함하는 출혈성 뇌졸중과
모든 원인에 의한 사망의 발생 위험은 warfarin 대비 유의하게 낮은 것으로 확인되었다. 또한 안전성 측면에서 NOAC의 출혈 위험은 warfarin 대비 낮으며 특히 ICH의 발생 위험은 유의하게 낮은
것으로 나타났다. 위장관 출혈의 경우에는 NOAC 대비 warfarin에 우호적인 결과를 보여 위장관 출혈 위험이 높은 환자에서의 NOAC
사용에 대해서는 주의가 필요한 것으로 확인되었다.
1) Bleeding concern
안전성 측면에서 살펴보면 전반적으로 NOAC이
warfarin 대비 주요 출혈의 발생 위험에 대해 좋은 결과를 보인 것으로 확인되나, 일부 데이터에서 dabigatran 150 mg BID 투여는 주요
위장관 출혈의 발생 위험을 유의하게 증가시켰고, rivaroxaban 20 mg QD 투여나 edoxaban 60 mg QD 투여 역시 warfarin 대비 주요
위장관 출혈의 발생 위험이 높은 것으로 나타났다.
NOAC 사용 시 출혈에 대한 우려가
동반되기 때문에 저용량 NOAC의 사용을 고려하게 되는데, 통합분석
결과에 따르면 저용량 NOAC 사용 시 주요 출혈, ICH, 위장관
출혈의 위험이 warfarin 대비 NOAC에 우호적인 결과를
보였으나, 이에 따라 허혈성 뇌졸중이나 심근경색의 발생 위험이 증가하는 경향을 보였다. 따라서 label에 따라 NOAC의
용량을 균형 있게 사용하는 것이 유효성과 안전성의 두 마리 토끼를 잡는 전략이 될 수 있을 것으로 생각된다.
Optimal
anticoagulation strategy to prevent stroke in fragile AF patients
만성 신질환 환자, 고령 환자, 낙상 위험이 큰 환자와 같이 취약한 환자군에 초점을
맞춘 데이터에 대해 살펴보고자 한다.
1) Bleeding risk assessment scores in atrial
fibrillation
심방세동 환자에서는 CHA2DS2-VASc score를 사용하여 위험을 평가하는데, 2점 이상인
경우 항응고 요법을 사용했을 때 출혈 발생 위험 증가 대비 연간 뇌졸중 또는 전신색전증의 발생 위험 감소에 이득이 있기 때문에 항응고 요법으로
치료하는 것이 권고된다.
심방세동 환자에서의 출혈 위험 평가
도구 중 가장 많이 사용되는 도구는 9점을 만점으로 하는 HAS-BLED
score이다. 신경과 특성상 뇌졸중 환자를 많이 진료하게 되는데, HAS-BLED score를 기준으로 뇌졸중이 확인되면 1점, >65세인 고령인 경우 1점이 추가되기 때문에 대부분 2점 이상으로 HAS-BLED score가 높아져 있는 것을 볼 수
있다. 이러한 환자들에서 약물 치료가 필요하지만 항상 출혈에 대한 위험이 동반되기 때문에 치료 전략에
대한 고민이 많을 수 밖에 없다.
HAS-BLED score 외 ATRIA score 또는
ORBIT score, SAMe-TT2R2 score와 같은
출혈 위험 평가 도구가 있고 이러한 평가 도구의 공통점을 살펴보면 만성 신질환이나 고령과 같은 기준이 포함되는 것이 대다수인데, 대부분의 환자에서 이러한 특징을 나타내기 때문에 전략적으로 접근 시 출혈과 뇌졸중 예방 두 가지 측면에 대한
딜레마에 빠질 수 밖에 없는 것이 심방세동 환자를 진료하는 의료진의 현실이다. SAMe-TT2R2
score의 경우 인종에 대한 분류에서 아시아 환자에 2점의 점수 부여하기 때문에 NVAF 환자의 치료 결정 가이드라인에서는 warfarin으로 조절이
어려운 아시아 환자에서 처음부터 NOAC으로 치료할 것을 권고하고 있다.
2) Case report
90세 남성 환자로 체중은 60 kg였고, CAA (cerebral amyloid angiopathy)가 의심되었다.
Pre-brain MRI (magnetic resonance imaging)에서 피질부의 SAH,
cortical/subcortical junction의 미세출혈도 관찰되었다. 간기능이
저하되어 있었고 발작성 심방세동이 확인되었기 때문에 저용량 요법으로 dabigatran 110 mg을 BID로 투여하였다. 뇌졸중은 확인되지 않았지만 CHA2DS2-VASc score 2점으로 항응고 요법의 기준을 충족하였다.
치료를 시작하고 얼마 지나지 않아 의식이 없는 상태에서 CPR (cardiopulmonary
resuscitation)을 받고 응급실에 내원하였다. Post mortem brain CT
(computed tomography) 검사 결과, ICH가 확인되었다. HAS-BLED score 2점, ATRIA score 2점, ORBIT score 1점으로 중등도 이상의 위험군에 해당하여 약물 치료가 필요한 상황이었으나, 출혈에 대한 우려와 고령의 나이로 인해 치료에 대한 딜레마가 있었던 환자였다.
Dabigatran의 경우 다른 NOAC 대비 출혈에 대한 우려가 더 큰 약물이었기 때문에
edoxaban이나 apixaban을 저용량으로 사용했다면
좋지 않았을까 생각하게 되었다.
3) NOAC dosing recommendations
NOAC은 각각의 약물에 따라 감량 기준이 다르다. 고령이라
하더라도 무조건 감량하는 것이 아니고 각 약물의 감량 기준에 맞춰서 사용하는 것이 바람직하다. Edoxaban은
중등도 또는 중증 신장애 환자, 60 kg 이하인 환자, P-gp (P-glycoprotein)
억제제를 병용하는 환자에서 30 mg QD로 감량하여 사용해야 한다.
4) Small vessel disease
아시아 환자군의 경우 뇌출혈과 직접적으로
관련 있는 CMB (cerebral microbleed)가 확인되는 경우 ICH가 발생할 확률이 높고, 데이터를 통해서도 서양 환자군에 비해
CMB가 ICH의 위험을 증가시킨다는 것과 관련하여 높은
오즈비(Odds ratio)를 확인할 수 있다. 아시아 국가에서의
뇌졸중 아형을 살펴보면 서양 국가에 비해 아시아 국가에서는 소혈관 폐색, 열공뇌졸중(lacunar stroke)의 발생률이 월등히 높다. 열공뇌졸중은
나이가 많을수록, 고혈압과 같은 동반질환의 조절이 되지 않을수록, 생활수준이
낮을수록 발생률이 높은 뇌졸중 아형이라 할 수 있다. 소혈관질환은 열공뇌졸중, 미세출혈, WMH (white matter hyperintensity)로
나눠볼 수 있고, 소혈관에 병리생리적 특징이 발현됨으로써 나타나게 된다. 중뇌동맥(MCA,-middle cerebral artery)에서
직각으로 관통동맥이 뻗어나가면서 갑자기 직경이 좁아지는데 이 혈관부분에 나타나는 병인이며, strain
vessel의 특성이 있다. 이러한 유사성은 신장에 분포하는 혈관에서 찾아볼 수 있는데, 피질과 바깥수질의 경계에 위치한 arcuate artery에서 분지되는, 수질옆(juxtamedullary) 쪽에 있는 사구체로 가는 혈관이
급격한 직경변화로 압력을 많이 받는다. 이러한 특징은 뇌의 소혈관에서 관찰되는 특징과 매우 유사하며, 만성 신질환과 소혈관질환 사이의 유사성이 많다는 점을 설명하는 데에도 활용된다.
그렇기 때문에 고령, 고혈압, 만성 신질환이 소혈관질환의
병인을 설명하는 데 항상 동반되며, 의료진이 관심을 가지고 있는 소혈관질환은 이러한 요소가 반영되어
나타나는 결과이기 때문에 bleeding-prone brain traits를 가지고 있다고 볼 수 있다.
5) Elderly NVAF patients
연구 데이터를 통해 확인되었듯이
나이에 관계없이 모든 NOAC은 유효성과 안전성 측면에서 warfarin
대비 우수한 것으로 확인되고 있다. 특히 ICH의
경우 모든 NOAC이 warfarin 대비 낮은 위험을 나타내
나이에 구애 받지 않고 안전하게 사용 가능하다. 그러나 두개외 주요 출혈의 경우 dabigatran 110 mg 또는 150 mg BID 투여 시 연령
증가와 출혈 위험 증가 간 유의한 연관성이 확인되었고, apixaban, edoxaban, rivaroxaban의
경우에는 나이와 출혈률 간 유의한 상호작용이 관찰되지 않았다. 고령 환자의 경우 신기능 저하와 같은
동반질환이 흔하기 때문에 이러한 제반 요소를 확인하여 NOAC의 사용을 고려하는 것이 필요하다.
Edoxaban의 경우 ENGAGE AF-TIMI 48 연구를 통해
75세 이상의 고령 환자에서도 warfarin 대비 낮은
주요 출혈 위험을 나타냈고(4.8%/year vs. 4.0%/year; HR 0.83; 95% CI
0.70-0.99), 85세 이상의 고령 환자에서도 유효성과 안전성 측면에서 모두 warfarin 대비
효과적이면서도 안전한 결과를 보여주었다.
6) NVAF patients with low body weight
나이가 많아질수록 근육량이 감소하고, 근육에서 생성되는 creatinine 양도 감소한다. 따라서 신기능을 살펴볼 때 이에대한 고려가 없는 GFR (glomerular
filtration rate)보다 CrCl을 사용하는 것이 정확하다고 볼 수 있다 또한
임상에서 DOAC 사용을 고려할 때에는 GFR을 기준으로
하지 않도록 하고 체중을 반영한 CrCl 체중을 고려하여 약물 용량의 안전성을 판단해야 한다.
Edoxaban의 경우 ENGAGE AF-TIMI 48 연구의 하위분석을
통해 60 kg 이하의 저체중 환자에서도 warfarin 대비
뇌졸중/전신색전증 발생률에 대한 비열등성 및 주요 출혈 감소 효과를 입증하였다.
7) NVAF patients with renal impairment
4가지 NOAC의 주요 3상 임상연구 내 중등도 신장애(CrCl 30-50 mL/min) 환자에서
warfarin 대비 NOAC의 주요 출혈 발생 위험을 확인한
결과, apixaban의 주요 출혈 발생률은 3.21%/year로
warfarin 6.44%year 대비 50% 낮은 위험을
나타냈고, edoxaban의 주요 출혈 발생률은 4.00%/year로
warfarin 5.30%/year 대비 24% 낮은 위험을
나타내 안전성을 확인할 수 있었다. 유효성 측면에서 뇌졸중/전신색전증
발생 위험을 확인한 결과에서도 apixaban의 뇌졸중/전신색전증
발생률은 2.11%/year로 warfarin 2.67%year 대비
21% 낮은 위험을 나타냈고, edoxaban의 뇌졸중/전신색전증 발생률은 2.30%/year로 warfarin 2.70%/year 대비 13% 낮은 위험을 나타내었으며, dabigatran 150 mg 역시 1.52%/year의 뇌졸중/전신색전증 발생률을 나타내 warfarin 2.78%/year 대비
45% 낮은 위험을 나타냈다.
8) Falling risk patients
낙상 위험이 있는 환자, 즉 이전에 장애가 있었고 고령이며 뇌졸중 병력이 확인되는 환자를 대상으로 낙상 위험 점수를 측정해 고위험 환자군을 분류하여 edoxaban의 유효성과 안전성을 분석한 결과를 살펴보면, 낙상 고위험 환자군의 경우 고령이거나 뇌졸중 또는 일과성 뇌허혈 발작의 과거력이 있었던 비율이 대조군 대비 유의하게 높은 것을 확인할 수 있었다. 또한 이러한 낙상 고위험 환자군에서 edoxaban을 사용했을 때 warfarin 대비 출혈성 뇌졸중, ICH, 생명을 위협하는 출혈, 모든 원인에 의한 사망, net clinical endpoint의 위험 감소가 더 큰 것으로 나타났다(Figure 1).
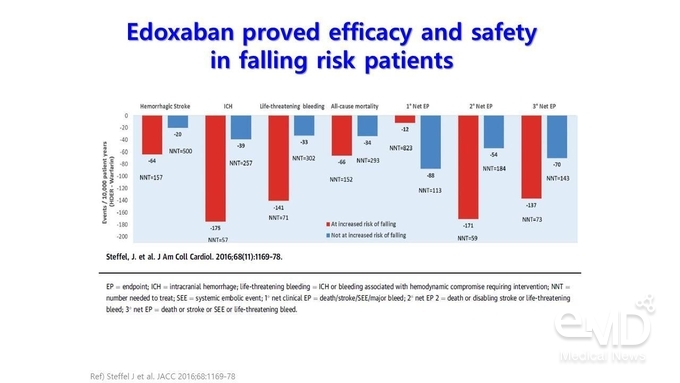
Figure 1. 낙상 고위험 환자군에서 warfarin 대비 뛰어난
edoxaban의 유효성 및 안전성
9) Previous stroke or TIA patients
뇌졸중이나 일과성 뇌허혈 발작과
같은 뇌혈관 사건의 과거력이 있는 환자 역시 다양한 동반질환이 있을 가능성이 있기 때문에 취약한 환자군이라 할 수 있다. ENGAGE AF-TIMI 48 연구에서 포함된 환자들 중 뇌혈관 사건의 과거력이 있는 환자에서 warfarin 대비 edoxaban의 결과를 분석하였다.
기저 시점의 특징을 확인한 결과, 허혈성 뇌졸중이나 일과성 뇌허혈 발작의 과거력이 있는 환자군은
이러한 과거력이 없는 대조군 대비 CHADS2 score 4-6점인 고위험 환자의
비율이 유의하게 많은 것으로 나타났다(67% vs. 5.1%; P<0.001). 유효성 측면에서는 warfarin군 대비 edoxaban 60 mg군에서 출혈성 뇌졸중, 전신색전성 사건의 발생률이
감소하였고, 허혈성 뇌졸중 + 전신색전성 사건 + 출혈성 뇌졸중의 연간 발생률이 warfarin군에서 2.85%, edoxaban 60 mg군에서 2.44%로 14%의 위험 감소를 나타냈다(Figure 2). 이러한
결과는 뇌졸중/일과성 뇌허혈 발작의 과거력이 없는 대조군과 비교했을 때 유의한 차이를 보이지 않았다(Pint=0.86). 안전성
측면에서도 뇌졸중/일과성 뇌허혈 발작의 과거력 유무에 관계없이 edxoaban은
warfarin 대비 ICH 발생률의 위험을 낮추는 결과를
보여주었다.
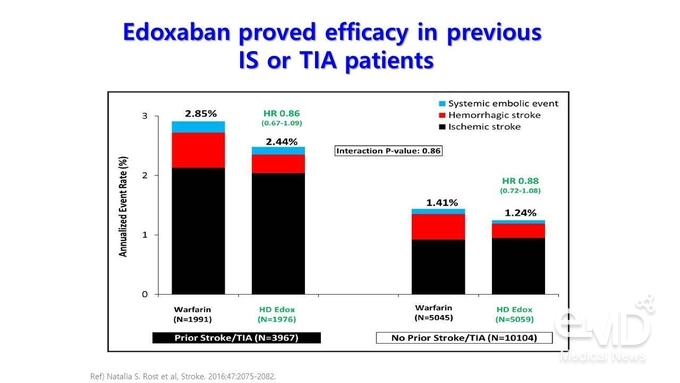
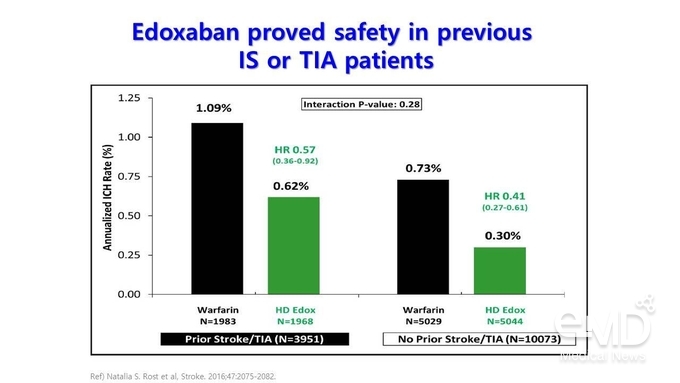
Figure 2. 뇌졸중/일과성 뇌허혈 발작의 과거력이 있는 환자에서 입증된 edoxaban의 유효성 및 안전성
10) Asian anticoagulated patients
4가지 NOAC의 주요 3상 임상연구의 메타분석을 통해 아시아 NVAF 환자에서 NOAC의 뇌졸중 예방 효과를 확인하고자 하였다. RE-LY 연구, ROCKET AF 연구, J-ROCKET AF (Rivaroxaban vs
Warfarin in Japanese Patients with Atrial Fibrillation) 연구, ARISTOTLE 연구, ENGAGE AF-TIMI 48 연구에서
아시아 환자는 8,928명, 비아시아 환자는 64,033명이었다.
표준용량 NOAC을 warfarin과 비교한 결과, 뇌졸중/전신색전증의 위험은 환자군에 관계없이 warfarin 대비 NOAC에서 발생 위험이 낮았고, 경향성 측면에서는 아시아 환자에서의 발생 위험 감소가 더 큰 것으로 확인되었다(아시아 환자군: -35% vs. 비아시아 환자군: -15%) (Figure 3). 이러한 결과는 주요 출혈 및 위장관 출혈에서도 일관되게 나타났다. 단, warfarin 대비 NOAC의
ICH와 허혈성 뇌졸중의 발생 위험 감소는 비아시아 환자군 대비 아시아 환자군에서 통계적으로 유의한
차이를 보이지 않았다. 저용량 NOAC을 warfarin과 비교한 결과에서도 뇌졸중/전신색전증, 주요 출혈, ICH, 출혈성 뇌졸중, 위장관 출혈의 발생 위험 감소는 비아시아 환자군 대비 아시아 환자군에서 통계적으로 유의한 차이를 보이지 않았다.
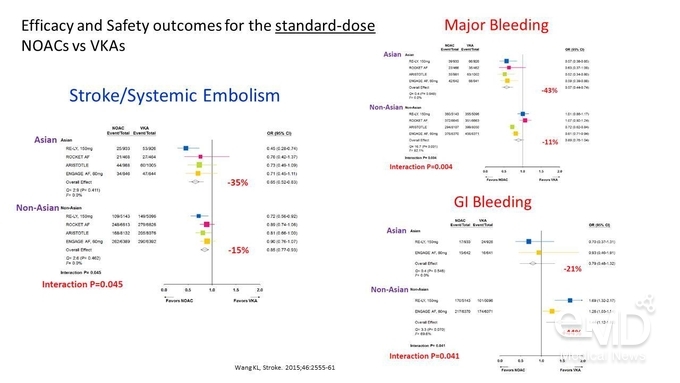
Figure 3. 아시아/비아시아 환자군에서 warfarin 대비 NOAC의 유효성 및 안전성
결론적으로 4가지 NOAC의 주요 3상 임상연구 하위분석 결과에서 아시아 환자들에 대한 위험성은 확인되지 않았고,
edoxaban에 초점을 맞춰 결과를 살펴보면 edoxaban은 용량에 관계없이 warfarin 대비 뇌졸중/전신색전증, 허혈성 뇌졸중, 위장관 출혈의 발생 감소에 대해서는 비열등성을, 허혈성 뇌졸중, 주요 출혈,
ICH의 발생 감소에 대해서는 우월성을 보였다.
Conclusion
NVAF 환자에서 NOAC 사용 시 유효성과 안전성, 두 가지 측면을 모두 고려해야 한다. 우선적으로 출혈 위험을 적절하게
평가해야 하고, 동반질환을 포함하여 교정 가능한 위험인자를 최소화해야 하며, 나이, 체중, 인종 등을
고려하여 적절한 용량을 선택함으로써 ICH와 같은 NOAC 관련
출혈의 위험을 낮출 수 있다.
